Введение. Микозы (грибковые заболевания) относят к заболеваниям инфекционной природы, формируя их большую часть. В настоящее время число микозов неуклонно растет в связи с расширением групп риска. Также их рост связан с изменением климата и увеличением ареала обитания паразитических организмов. К группам риска относят лиц с атопическими состояниями, реципиентов гемопоэтических стволовых клеток или органов, пациентов со злокачественными новообразованиями или иммунологическими заболеваниями, получающих иммуносупрессивное лечение; недоношенных новорожденных, пожилых людей и пациентов, перенесших сложные операции[8].
Ухудшение жизненных условий и местной экологической ситуации увеличивает число соматических заболеваний, которые предрасполагают к развитию микозов. Большое значение приобретают профессиональные факторы, оказывающие влияние на заболеваемость грибковой инфекцией. Гораздо чаще микозы встречаются у представителей промышленной и спортивной сферы. В данном случае к предрасполагающим факторам относят замкнутые производственные территории, общие раздевалки и душевые, помимо этого необходимость носить спецодежду (военную форму, тесную закрытую обувь, комбинезоны).
Эпидемиология. По оценкам, около миллиарда человек заражены грибковой инфекцией кожи, ногтей и волос. Из них у более 10 миллионов наблюдается слизистый кандидоз, а более 150 миллионов человек имеют серьезные грибковые заболевания, которые оказывают значительное влияние на их жизнь или даже смертельны. Однако степень тяжести варьируется от бессимптомных слизисто-кожных инфекций до потенциально опасных для жизни системных инфекций. Кроме того, смертность, связанная с грибковыми заболеваниями составляет более 1,6 млн. Аналогична смертности от туберкулеза и в 3 раза больше смертности от малярии. Социально-экономические, экологические характеристики и все большее число групп населения, подверженных риску, являются основными определяющими факторами изменения заболеваемости и распространенности грибковых заболеваний во всем мире. Пандемия ВИЧ / СПИДа, туберкулез, хроническая обструктивная болезнь легких, астма, рост заболеваемости раком являются основными факторами грибковых инфекций, как в развитых, так и в развивающихся странах по всему миру [6,4,3].
Возбудителями грибковой инфекции являются растительные паразиты, которых более 100 тыс. видов. Микозы можно классифицировать по течению на острые и хронические, а по глубине поражения кожи на поверхностные и глубокие. С медицинской точки зрения интерес представляют три вида - дерматофиты, дрожжеподобные и плесневые грибы. Поверхностные микозы поражают 20-25% населения. Дерматофиты являются преобладающей причиной, способной вызвать поверхностный микоз, и представлены 39 видами, которые объединены в 3 рода Trichophyton, Microsporum и Epidermophyton [13].
К наиболее распространенным дерматофитиям относят:
1. Tinea cruris, паховая дерматофития - инфекция, которая главным образом поражает паховые складки и окружающие участки кожи.
2. Tinea unguinum, дерматофития ногтей.
3. Tinea capitis et barbae, трихофития и микроспория волосистой части головы, области бороды и усов.
4. Tinea corporis, Tinea Faciei- дерматофития гладкой кожи тела и лица.
5. Tinea manuum- дерматофития кистей.
6. Tinea pedius, руброфития стоп - инфекция, поражающая стопы[9].
Дерматофиты представляют собой грибы, которые проникают в кератин иммунокомпетентных и иммуносупрессированных хозяев с помощью кератинолитических протеаз [11]. Эти грибы экспрессируют углевод-специфические адгезины, которые позволяют прикрепляться к эпителиальным клеткам, они же продуцируют множественные сериновые и металлоэндопротеазы, способные разрушать все типы белков внеклеточного матрикса (кератин, фибрин, эластин, коллаген и др.). Дерматофиты вызывают хроническое заболевание кожи, поскольку они быстро адаптируются и довольно медленно устраняются иммунным ответом хозяина. Основным местом пребывания грибов является кератин, там они размножаются, растут и питаются. Существуют дерматофиты, которые используют в качестве среды обитания кератосодержащие ткани человека, такие как роговой слой эпидермиса, волосы и ногти. Такие дерматофиты именуются антропофилами.
Дерматофиты могут появиться при контакте человека с конидиями, присутствующими в почве, на шерсти животных или на предметах (например, расческах, обуви или одежде) [12]. Внедрение гриба в кожу не обязательно приводит к развитию заболевания. Хоть дерматофиты и являются активными патогенами, при отсутствии поврежденной поверхности кожи, длительное время может быть бессимптомное носительство микозов. Проникновение дерматофитов в кожу зависит от множества факторов. В первую очередь, это количество патогенных грибов, их жизнеспособность в окружающей среде, наличие рецепторов, необходимых для прикрепления к кожным покровам. Во-вторых, это способность организма противостоять дерматофитам [1]. К факторам, способным обеспечить защиту организма от микотической инфекции, относят: барьерную функцию кожи, специфические факторы иммунитета. Иммунная система хозяина является первой линией защиты от патогенов. Пациенты, страдающие ослабленной иммунной системой, более восприимчивы к развитию серьезной грибковой инфекции, которая может перейти в тяжелое состояние с устойчивостью патогенных грибов к противогрибковым средствам[15]. Устранение патогенов сильно зависит от поведения фагоцитарных клеток иммунной системы, особенно макрофагов и нейтрофилов. Макрофаги необходимы для первых шагов эффективной противогрибковой защиты хозяев, а нейтрофилы необходимы для устранения инвазии грибов. Фагоциты могут разработать защитный механизм против грибов, разрушая их с помощью окислительных и неокислительных механизмов[10]. Противогрибковые факторы иммунитета устраняют патогены либо через фагоцитарные процессы, нацеленные на грибы, которые находятся внутри клетки, либо через секрецию микробицидных соединений, направленных на неперевариваемые грибковые элементы [5].
Проникая в кожу, гриб образует сплетение нитей мицелия, которое со временем внедряется в соседние участки кожи. В случае если скорость разрастания гриба выше скорости отшелушивания рогового слоя эпидермиса, тогда инфекционный процесс распространяется на новые участки кожи. И, напротив, если же скорость десквамации рогового слоя превышает скорость размножения гриба, тогда инфекция не распространится и гриб устранится с отмершими роговыми чешуйками, как следствие, произойдет так называемое самоизлечение.
Кроме рогового слоя эпидермиса, грибы также проникают в производные эпидермиса (волосы и ногти). Воспалительная реакция наблюдается в ответ на данную инвазию, в результате чего происходят различные патоморфологические изменения в очагах, пораженных инфекцией. Воспалительные реакции в таком случае классифицируются на острые, подострые и хронические. Диагноз подтверждается обнаружением элементов грибов при исследовании соскобов кожи и биоптата ткани. Для данного метода исследования используются различные гистологические красители.
Чтобы обнаружить дерматофиты в слое кожи, необходимо использовать GMS или PAS-окраску, так как клеточные стенки грибов трудно наблюдать в кератиновом слое с использованием H & E [7].
Гематоксилин и эозин (H & E) обычно используется для проявления морфологии ткани; в случае грибковых инфекций эта окраска помогает идентифицировать воспалительную реакцию, такую как многоядерные гигантские клетки, некротический материал, кровоизлияние и феномен Хепли-Сплендора (скопления эозонофилов вокруг патогенных организмов при грибковой инфекции). В редких случаях, при большом количестве грибов в очаге, их можно выявить с помощью окраски гематоксилин-эозином. Грибы при данной окраске имеют розовую цитоплазму, синие ядра, неокрашенную клеточную стенку.
Шик-Реакция, Pas-Реакция (периодическая кислотная реакция) позволяет выявить наличие полисахаридов, присутствующих в целлюлозе и хитине клеточной стенки дерматофитов. Исследуемая ткань обрабатывается реактивом Шиффа, а затем йодной кислотой. В случае положительной реакции стенка окрашивается в красно-фиолетовый цвет[16].
Также используется импрегнация по Гомори-Грокотт метинамином серебра (Grocott и Gomori methenamine silver [GMS]). При этом стенка грибковой клетки выявляется черной или темно-коричневой, а окружающая ткань обычно зеленой.
В случае если в инфильтрате грибов нет, используется иммунофлюоресцентный метод. При этом применяют меченную флюоресцином антисыворотку к определенным видам дерматофитий. Данный метод дает возможность обнаружить антигены гриба в волосе, а также в перифолликулярном инфильтрате [2].
К тому же, необходимо дифференцировать возможные грибковые структуры от окрашенных нормальных структур ткани человека, так как компоненты фоновой ткани могут быть окрашены вместе с грибковой клеточной стенкой [14]. В частности, при использовании GMS нормальные тканевые структуры, которые можно спутать с грибами, включают нейросекреторные гранулы и меланин, тогда как гифы требуют дифференциации от коллагеновых волокон, базальных мембран и других нитевидных структур, окрашенных серебром. Кроме того, нужно оценивать наличие или отсутствие внутренних структур, которые могут наблюдаться у грибов (ядра и цитоплазма), окрашиваемые H & E, но не GMS.
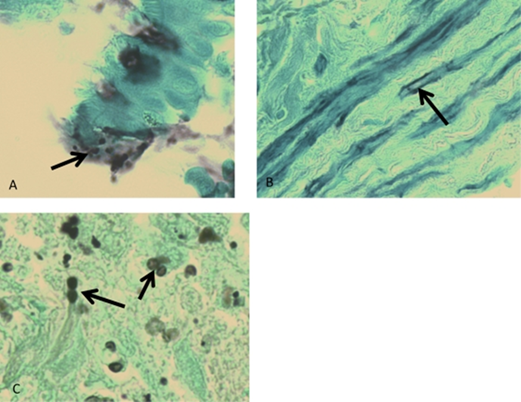
Рис.1.GMS: тканевые структуры, которые можно спутать с грибковыми.
А- нейросекреторные гранулы; B- коллагеновые волокна; C- В образцах с небольшим количеством организмов, гифы разрезанные поперечно, могут казаться дрожжами.
Гифы и конидии могут быть визуализированы и особенно заметны в волосяных фолликулах, роговом слое эпидермиса. Реакция хозяина на гриб очень изменчива. В кератиновом слое может быть слабый гиперкератоз с очаговым паракератозом.
При острых поражениях в эпидермисе проявляется отек шиповатого слоя (спонгиоз) и нейтрофильные микроабсцессы.
Наконец, в дерме обнаруживаются различные уровни периваскулярных лимфоцитов и плазматических клеток. Вокруг волосяных фолликулов может развиваться сильная воспалительная реакция, приобретающая гранулематозный характер (трихофитийная гранулёма Майокки). Центральная часть инфильтрата при этом подвергается некрозу и нагноению, а в периферической части могут присутствовать многоядерные гигантские клетки, содержащие фрагменты нитей и спор гриба. В редких случаях дерматофиты могут вторгаться в эпидермис и дерму, производя узловые повреждения, которые напоминают мицетомы.
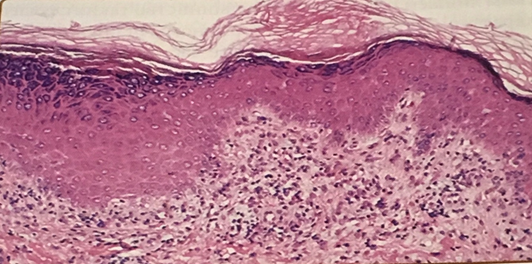
Рис.2.Гиперкератоз
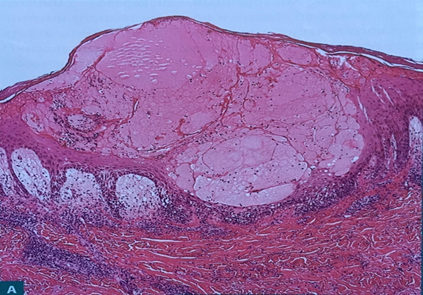
Рис.3. Спонгиоз
Таким образом, на примере дерматофитий показаны их основные отличия от других микозов. Эти особенности необходимо учитывать при проведении гистологических методов исследований для постановки правильного диагноза, а также для того, чтобы вовремя начать лечение и остановить дальнейшее распространение инфекции.

